Vitamin K und Antikoagulanzien (Blutverdünner)
Zur Vorbeugung gegen Embolien und Thrombosen werden mitunter sogenannte Antikoagulanzien verschreiben. Diese „Blutverdünner“ hemmen die Blutgerinnung, wobei zwei unterschiedliche Wirkwege möglich sind
- Die direkte Hemmung der Gerinnungsfaktoren
- Eine indirekte Hemmung der Gerinnungsfaktoren über die Hemmung des Vitamin-K-Zyklus
Vitamin K wird benötigt, um in der Leber die Blutgerinnungsfaktoren zu aktivieren. Nach dieser Reaktion liegt das Vitamin K in einer inaktiven Form vor und wird normalerweise durch den sogenannten Vitamin-K-Zyklus (im Detail weiter unten) wieder reaktiviert.
Die indirekten Antikoagulanzien wie zum Beispiel Cumarin/Warfarin und das in Deutschland gebräuchlichere Phenprocoumon/Marcumar hemmen die Blutgerinnung, indem sie diese Reaktivierung des Vitamin K im Vitamin-K-Zyklus unterbinden. Dadurch wird die Wirkung des Vitamin-K stark beeinträchtigt, da es nach einmaliger Reaktion unwirksam wird und nicht mehr reaktiviert werden kann. Diese Antikoagulanzien werden darum auch als Vitamin-K-Antagonisten (VKAs) bezeichnet.
Nur ein Nachschub an ausreichend neuem Vitamin K entfaltet wieder eine Wirkung. Patienten, welche diese Medikamente erhalten, werden darum oft angewiesen, Vitamin-K-haltige Lebensmittel und insbesondere Vitamin-K-Supplemente zu meiden.
Wie wir weiter unten sehen werden, ist dieser Ansatz aber kontraproduktiv und inzwischen aus gutem Grund überholt.
Auch Vitamin K2 beeinflusst die Blutgerinnung
Entgegen einer im Internet oft verbreiteten Ansicht beeinflusst nicht nur Vitamin K1, sondern auch Vitamin K2 die Blutgerinnung – und zwar in erheblichem Maße.
Schon ab Dosen von 10µg Vitamin K2 ist eine messbare Beeinflussung der Gerinnungsfaktoren gegeben. [1, 2] Mengenmäßig betrachtet, hat Vitamin K2 damit sogar einen deutlich stärkeren Einfluss auf die Blutgerinnung als K1. Vitamin-K2-Dosen ab 50 µg K2 können den INR – eine Maßeinheit für die Blutgerinnung – um bis zu 50 Prozent senken. [1]
Wie wir weiter unten sehen werden, sind dies jedoch keine absoluten Werte, sondern auschlaggebend ist wie – genauer auf welchen Vitamin-K2-Spiegel – das Medikament eingestellt ist.
Grundsätzlich können aber sowohl Vitamin K1 als auch Vitamin K2 die Wirkung der oben genannten indirekten Blutgerinnungshemmer zu guten Teilen aufheben, weshalb den Patienten teilweise geraten wird, jedwede Aufnahme von Vitamin K2 zu meiden.
Osteoporose, Arteriosklerose und vaskuläre Kalzifikation – der Preis der Blutverdünner?
Diese Empfehlung könnte fatale Folgen haben. Denn insbesondere Vitamin K2 spielt auch jenseits der Blutgerinnung eine wichtige Rolle in vielen körperlichen Prozessen . [3–8] Unter anderem sorgt Vitamin K2 durch die Aktivierung von Osteokalzin und Matrix-GLA-Protein für eine korrekte Verwertung des Calciums und beugt damit Osteoporose und vaskulärer Kalzifikation vor.
Durch eine Therapie mit indirekten Blutgerinnungshemmern – und der verordneten Vitamin-K-armen Diät – tritt bei vielen Patienten ein deutlicher bis schwerer Vitamin-K2-Mangel ein. Entsprechend warnen verschiedene Therapeuten schon länger vor den möglichen negativen Auswirkungen dieser Therapie. [9]
Eine Therapie mit Blutverdünnern ohne die Gabe von Vitamin K2 kann zahlreiche schwere Nebenwirkungen haben, denn sie birgt ein erhöhtes Risiko für Osteoporose, [10–12] Arteriosklerose [11] und vaskuläre Kalzifikation. [13–15]
Dem durch die Blutverdünner gesenkten Risiko an Thrombosen steht damit paradoxerweise ein deutlich höheres Risiko an zahlreichen anderen kardiovaskulären Krankheiten und Knochenkrankheiten gegenüber – ein hoher Preis.
Vitamin K2 während der Therapie mit Antikoagulanzien
Statt währen der Therapie mit Antikoagulanzien Vitamin K2 zu vermeiden, plädieren neuere Ansätze deshalb dafür, gerade während solcher Behandlungen Vitamin K2 zu geben. Die besprochenen Risiken können so minimiert werden. [16]
Dieser Ansatz hat sogar noch einen weiteren nützlichen Effekt: Vitamin K2 stabilisiert die Therapie. Denn trotz der sehr Vitamin-K-armen Diät vieler Antikoagulanzien-Patienten, lässt sich die Zufuhr von Vitamin K natürlich nicht ganz vermeiden. Diese sporadische Vitamin-K-Zufuhr führt teilweise zu starken Schwankungen des INR-Wertes, so dass schon lange empfohlen wird, dauerhaft eine konstante Menge Vitamin K1 zu geben, um den INR-Wert stabil zu halten. [17–21]
Auf diesem Weg kann auch die teilweise auftretende Koagulopathie (Blutgerinnungsstörung) vermieden werden, die sich unter der Therapie entwickeln kann und die zu gefährlichen Dauer-Blutungen führt. [22, 23]
Vitamin K2 eignet sich aus diversen Gründen jedoch viel besser als Vitamin K1, um die genannten Effekte zu erreichen:
- Vitamin K2 (besonders MK7 all-trans) hat eine viel längere Halbwertszeit im Körper und sorgt so für eine anhaltende, gleichbleibende Versorgung, statt kurzer starker Spitzen.
- Im Gegensatz zu Vitamin K1, welches fast hauptsächlich in der Leber wirkt, hat K2 Wirkung auf alle Gewebe und hilft darum besonders dort, wo aufgrund der Therapie starke Vitamin-K-Mängel auftreten.
- Aus im Punkt 2 genannten Grund wirkt vor allem Vitamin K2, kaum aber K1 auf die Knochengesundheit und gegen die Kalzifikation von Geweben.[24]
Statt Vitamin K2 also zu vermeiden, sieht dieser neue Ansatz es vor, eine feste Dosis Vitamin K2 einzunehmen, und die Blutverdünner dann wie gewünscht auf diese Dosis einzustellen. Dieser Ansatz kann möglicherweise INR-Instabilitäten und Nebenwirkungen gleichermaßen vermeiden. Allerdings sollte dies möglichst unter ärztlicher Kontrolle erfolgen, um die Antikoagulanzien korrekt einzustellen.
Auch eine Sicherheitsbewertung der US Pharmacopeial Convention bestätigte die Sicherheit dieses Ansatzes bei sachgemäßer Ausführung. [35] Zwar betonte der Bericht das Risiko einer Wechselwirkung zwischen Vitamin K2 mit Antikoagulanzien, durch eine sorgfältige Dosistitration und Patientenberatung sei es aber möglich, bei gleichbleibender K2-Zufuhr dieses Risiko zu mindern und eine stabile Antikoagulationskontrolle aufrechtzuerhalten.
Generell sollten in diesem Zusammenhang keine Mega-Dosen verwendet werden. Dosen zwischen 100µg und 200µg sind laut aktuellen Studien ausreichend, um die K2-abhängigen Reaktionen aufrecht zu erhalten.
Der Vitamin-K-Zyklus
Um besser zu verstehen, wie indirekte Blutverdünner wirken und wie sich eine Vitamin-K2-Supplementation mit der Therapie vereinbaren lässt, müssen wir uns den Vitamin-K-Zyklus ansehen.
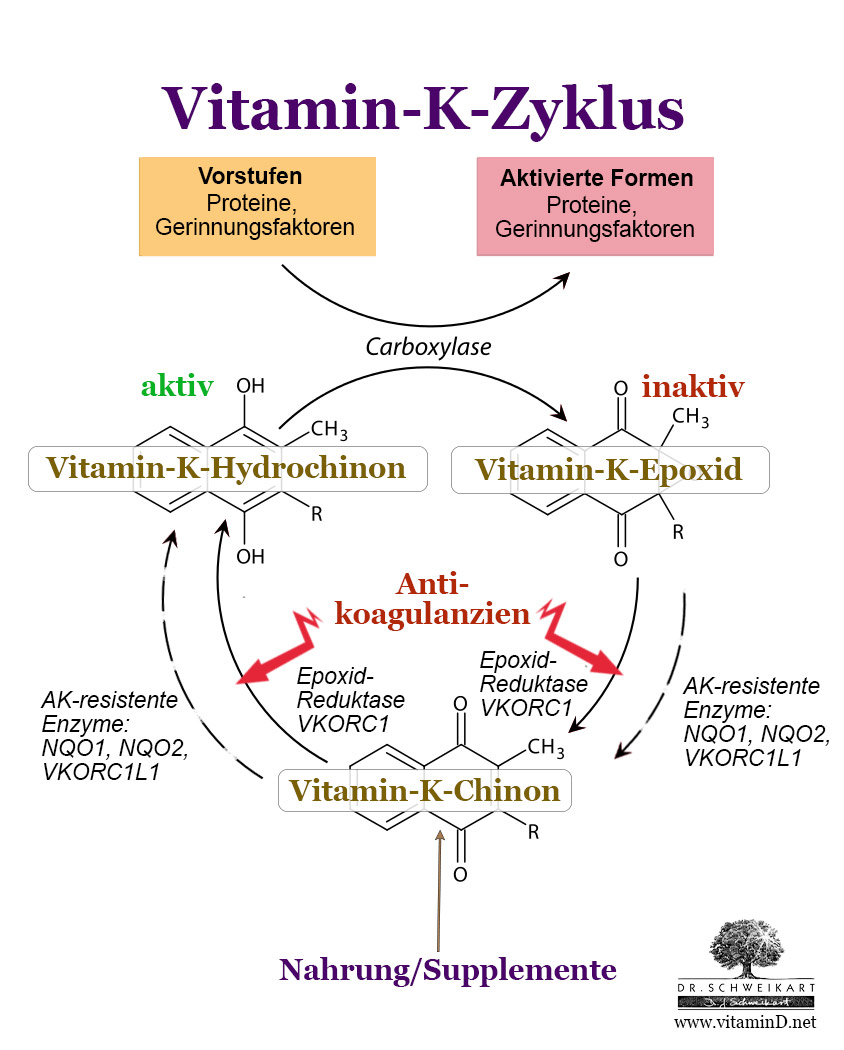 Vitamin K – in all seinen Formen – tritt in seiner Chinon-Form (auch Quinon geschreiben) in den Vitamin-K-Zyklus ein, wenn es über die Nahrung oder Supplemente zugeführt wird. In dieser Form entfaltet es aber noch keine Wirkung für die Carboxylierung, sondern muss erst durch bestimmte Enzyme zur Hydrochinon-Form reduziert/aktiviert werden.
Vitamin K – in all seinen Formen – tritt in seiner Chinon-Form (auch Quinon geschreiben) in den Vitamin-K-Zyklus ein, wenn es über die Nahrung oder Supplemente zugeführt wird. In dieser Form entfaltet es aber noch keine Wirkung für die Carboxylierung, sondern muss erst durch bestimmte Enzyme zur Hydrochinon-Form reduziert/aktiviert werden.
Nachdem Vitamin K seine Rolle in der Carboxylierung erfüllt hat, liegt es als inaktive Epoxid-Form vor. Diese muss nun über Enzyme zunächst in die Chinon-Form und dann wieder zur aktiven Form umgewandelt werden.
Indirekte Antikoagulanzien wirken, indem sie eines dieser Enzyme des Vitamin-K-Zyklus blockieren: Die Vitamin-K-Epoxid-Reduktase (VKORC1). [25] Dieses Enzym spielt eine wichtige Rolle in beiden Umwandlungsschritten des Vitamin-K-Zyklus. Durch die Blockierung ist somit das „Recycling“ des Vitamin K unterbrochen und die Gerinnungsfaktoren (und alle anderen Vitamin-K-abhängigen Proteine) können nicht mehr in gleichem Maße aktiviert werden. Dabei ist die Hemmung nicht vollständig, sondern wird über die Menge des Medikaments so eingestellt, dass der INR-Wert möglichst konstant ist.
Es gibt jedoch noch andere Enzyme, welche Vitamin K aktivieren können.[26–28] Insbesondere das Enzym VKORC1L1. [29–32] Dieses Enzym ist 50-fach resistenter gegen Antikoagulanzien und behält darum einen Großteil seiner Funktionalität auch unter einer Therapie mit Blutgerinnungshemmern.
Während die Epoxid-Reduktase vor allem in der Leber wirksam ist – und damit hauptsächlich die Blutgerinnung beeinflusst, wirkt VKORC1L1 nicht in der Leber, sondern vornehmlich in allen anderen Geweben, wie den Knochen, dem Gehirn, der Lunge und vielen anderen Geweben. Es wirkt also nicht primär auf die Blutgerinnung, sondern hauptsächlich auf die Aktivierung von Matrix-GLA-Protein, Osteokalzin und anderen Vitamin-K-abhängigen Stoffen.[32]
Die Wirkung von Vitamin K2 durch VKORC1L1 ist somit ein Weg, alle Vitamin-K-abhängigen Reaktionen aufrecht zu erhalten, ohne die durch Antikoagulanzien eingestellte Blutgerinnung zu sehr zu beeinflussen.
Dies führt zu einem völlig neuen Bild der Therapie mit Antikoagulanzien:
- Durch eine konstante Gabe von Vitamin K2 kann ein konstanter Vitamin-K-Spiegel erreicht werden.
- Auf diesen Vitamin-K-Spiegel werden die Antikoagulantien so eingestellt, dass der gewünschte INR-Wert erreicht wird. Spitzen durch Vitamin K aus der Nahrung fallen nicht mehr ins Gewicht.
- Durch den alternativen Stoffwechsel über VKORC1L1 werden alle wichtigen Funktionen des Vitamin K2 trotz der Therapie aufrechterhalten.
Neue Antikoagulanzien
Neben den indirekten Antikoagulantien/Vitamin-K-Antagonisten steht eine neue Generation von direkten Antikoagulanzien bereit, welche direkt die Blutgerinnung hemmen, ohne den Vitamin-K-Zyklus zu beeinflussen. Diese werden als Direkte orale Antikoagulanzien (DOAKS) oder auch als neue orale Antikoagulanzien (NOAK) bezeichnet (z.B. Apixaban, Dabigatran und Rivaroxaban).[33]
Diese Antikoagulanzien wirken durch eine direkte Hemmung der Gerinnungsfaktoren (Faktoren IIa und Xa). Verglichen mit den Vitamin-K-Antagonisten scheinen die NOAK viele Vorteile zu haben. Zum Einen treten die oben besorpchenen Probleme nicht auf, zum Anderen haben sie insgesamt Vorteile in Bezug auf Sicherheit und Benutzerfreundlichkeit. [36]
Gegenüber den VAKs haben die NOAKs nur einen Nachteil: Gegen Apixaban existiert überhaupt kein Gegenmittel, bei zu hoher Dosierung treten darum nicht mehr zu stoppende Blutungen auf. Auch bei den anderen neuen Antikoagulanzien ist die Antagonisierung schwierig. Weltweit starben bisher aber nur etwa 300 Menschen an durch diese Medikamente ausgelösten inneren Blutungen [34] – die Zahlen sind hier bei den herkömmlichen Mitteln vermutlich ähnlich hoch.
Es ist darum wahrscheinlich, dass diese NOAKs die Vitamin-K-Antagonisten sehr bald ablösen werden.
Fazit Vitamin K2 und Blutgerinnungshemmer
Bei einer Behandlung mit indirekten Antikoagulanzien ist die bisherige Praxis überholt: Statt Vitamin K zu meiden, kann die Therapie auf eine konstante Vitamin-K2-Zufuhr eingestellt werden, wodurch sich vermutlich eine bessere Stabilität des INR-Wertes sowie ein geringeres Risiko für schwere Folgekrankheiten erreichen lassen.
Quellen
- Theuwissen E, Teunissen KJ, Spronk HMH, Hamulyák K, Ten Cate H, Shearer MJ, Vermeer C, Schurgers LJ (2013) Effect of low-dose supplements of menaquinone-7 (vitamin K2 ) on the stability of oral anticoagulant treatment: dose-response relationship in healthy volunteers. J Thromb Haemost JTH 11:1085–1092 PMID: 23530987
- Schurgers LJ, Teunissen KJF, Hamulyak K, Knapen MHJ, Vik H, Vermeer C (2007) Vitamin K-containing dietary supplements: comparison of synthetic vitamin K1 and natto-derived menaquinone-7. Blood 109:3279–3283 DOI: 10.1182/blood-2006-08-040709
- Vermeer C (2012) Vitamin K: the effect on health beyond coagulation – an overview. Food Nutr Res. doi: 10.3402/fnr.v56i0.5329 PMCID: PMC3321262
- Theuwissen E, Smit E, Vermeer C (2012) The role of vitamin K in soft-tissue calcification. Adv Nutr Bethesda Md 3:166–173 PMCID: PMC3648717
- Philipp S, Ouwehand AC (2012) Vitamin K: essential for healthy bones. Nutrafoods 11:111–116 DOI: 10.1007/s13749-012-0051-x
- Truong JT, Booth SL (2011) Emerging Issues in Vitamin K Research. J Evid-Based Complement Altern Med 16:73–79 DOI: 10.1177/1533210110392953
- Booth SL (2009) Roles for vitamin K beyond coagulation. Annu Rev Nutr 29:89–110 PMID: 19400704
- Cranenburg ECM, Schurgers LJ, Vermeer C (2007) Vitamin K: the coagulation vitamin that became omnipotent. Thromb Haemost 98:120–125 PMID: 17598002
- Schurgers LJ (2004) Oral anticoagulant treatment: friend or foe in cardiovascular disease? Blood 104:3231–3232 DOI: 10.1182/blood-2004-04-1277
- Tufano A, Coppola A, Contaldi P, Franchini M, Minno GD (2015) Oral anticoagulant drugs and the risk of osteoporosis: new anticoagulants better than old? Semin Thromb Hemost 41:382–388 PMID: 25703521
- Namba S, Yamaoka-Tojo M, Hashikata T, et al (2015) Long-term warfarin therapy and biomarkers for osteoporosis and atherosclerosis. BBA Clin 4:76–80 PMCID: PMC4661704
- Pearson DA (2007) Bone health and osteoporosis: the role of vitamin K and potential antagonism by anticoagulants. Nutr Clin Pract Off Publ Am Soc Parenter Enter Nutr 22:517–544 PMID: 17906277
- Namba S, Yamaoka-Tojo M, Kakizaki R, et al (2017) Effects on bone metabolism markers and arterial stiffness by switching to rivaroxaban from warfarin in patients with atrial fibrillation. Heart Vessels 32:977–982 PMID: 28233091
- Poterucha TJ, Goldhaber SZ (2016) Warfarin and Vascular Calcification. Am J Med 129:635.e1-4 PMID: 26714212
- Chatrou MLL, Winckers K, Hackeng TM, Reutelingsperger CP, Schurgers LJ (2012) Vascular calcification: the price to pay for anticoagulation therapy with vitamin K-antagonists. Blood Rev 26:155–166 PMID: 22520397
- Stafford DW, Roberts HR, Vermeer C (2007) Vitamin K supplementation during oral anticoagulation: cautions. Blood 109:3607–3607
- Leblanc C (2016) Anticoagulothérapie à la warfarine: influence de l’apport alimentaire de vitamine K.
- Kramps M, Flanagan A, Smaldone A (2013) The use of vitamin K supplementation to achieve INR stability: a systematic review and meta-analysis. J Am Assoc Nurse Pract 25:535–544 PMID: 24170485
- Gebuis EPA, Rosendaal FR, van Meegen E, van der Meer FJM (2011) Vitamin K1 supplementation to improve the stability of anticoagulation therapy with vitamin K antagonists: a dose-finding study. Haematologica 96:583–589 DOI: 10.3324/haematol.2010.035162
- Lurie Y, Loebstein R, Kurnik D, Almog S, Halkin H (2010) Warfarin and vitamin K intake in the era of pharmacogenetics. Br J Clin Pharmacol 70:164–170 PMCID: PMC2911546
- Sconce E, Avery P, Wynne H, Kamali F (2007) Vitamin K supplementation can improve stability of anticoagulation for patients with unexplained variability in response to warfarin. Blood 109:2419–2423 DOI: 10.1182/blood-2006-09-049262
- Hifumi T, Takada H, Ogawa D, et al (2015) Vitamin K2 for the reversal of warfarin-related coagulopathy. Am J Emerg Med 33:1108.e1-3 PMID: 25636520
- Patriquin C, Crowther M (2011) Treatment of warfarin-associated coagulopathy with vitamin K. Expert Rev Hematol 4:657–667 DOI: 10.1586/ehm.11.59
- Spronk HMH, Soute B a. M, Schurgers LJ, Thijssen HHW, De Mey JGR, Vermeer C (2003) Tissue-specific utilization of menaquinone-4 results in the prevention of arterial calcification in warfarin-treated rats. J Vasc Res 40:531–537 PMID: 14654717
- Shen G, Cui W, Zhang H, et al (2017) Warfarin traps human vitamin K epoxide reductase in an intermediate state during electron transfer. Nat Struct Mol Biol 24:69–76 DOI: 10.1038/nsmb.3333
- Ingram BO, Turbyfill JL, Bledsoe PJ, Jaiswal AK, Stafford DW (2013) Assessment of the contribution of NAD(P)H-dependent quinone oxidoreductase 1 (NQO1) to the reduction of vitamin K in wild-type and NQO1-deficient mice. Biochem J 456:47–54 PMID: 24015818
- Westhofen P, Watzka M, Marinova M, Hass M, Kirfel G, Müller J, Bevans CG, Müller CR, Oldenburg J (2011) Human Vitamin K 2,3-Epoxide Reductase Complex Subunit 1-like 1 (VKORC1L1) Mediates Vitamin K-dependent Intracellular Antioxidant Function. J Biol Chem 286:15085–15094 PMCID: PMC3083210
- Gong X, Gutala R, Jaiswal AK (2008) Quinone oxidoreductases and vitamin K metabolism. Vitam Horm 78:85–101 PMID: 18374191
- Lacombe J, Rishavy MA, Berkner KL, Ferron M (2018) VKOR paralog VKORC1L1 supports vitamin K-dependent protein carboxylation in vivo. JCI Insight. doi: 10.1172/jci.insight.96501 PMID: 29321368
- Oldenburg J, Watzka M, Bevans CG (2015) VKORC1 and VKORC1L1: Why do Vertebrates Have Two Vitamin K 2,3-Epoxide Reductases? Nutrients 7:6250–6280 PMCID: PMC4555119
- Caspers M, Czogalla KJ, Liphardt K, Müller J, Westhofen P, Watzka M, Oldenburg J (2015) Two enzymes catalyze vitamin K 2,3-epoxide reductase activity in mouse: VKORC1 is highly expressed in exocrine tissues while VKORC1L1 is highly expressed in brain. Thromb Res 135:977–983 PMID: 25747820
- Hammed A, Matagrin B, Spohn G, Prouillac C, Benoit E, Lattard V (2013) VKORC1L1, an Enzyme Rescuing the Vitamin K 2,3-Epoxide Reductase Activity in Some Extrahepatic Tissues during Anticoagulation Therapy. J Biol Chem 288:28733–28742 PMCID: PMC3789970
- Garcia D, Libby E, Crowther MA (2010) The new oral anticoagulants. Blood 115:15–20 PMID: 19880491
- Hoffritz VJ (2011) Riskanter Gerinnungshemmer: 256 Menschen weltweit sterben nach der Behandlung mit Pradaxa. In: ZEIT ONLINE. http://www.zeit.de/wissen/gesundheit/2011-11/blutverduenner-boehringer. Accessed 7 Mar 2018
- Marles RJ, Roe AL, Oketch-Rabah HA (2017) US Pharmacopeial Convention safety evaluation of menaquinone-7, a form of vitamin K. Nutr Rev 75:553–578 PMID: 28838081
- Mekaj YH, Mekaj AY, Duci SB, Miftari EI (2015) New oral anticoagulants: their advantages and disadvantages compared with vitamin K antagonists in the prevention and treatment of patients with thromboembolic events. Ther Clin Risk Manag 11:967–977 PMCID: PMC4485791